La forme thoracique de l'ostéochondrose est caractérisée par des lésions dégénératives du cartilage intervertébral et des modifications secondaires des vertèbres thoraciques. Le diagnostic de la maladie est parfois assez problématique, car elle est souvent « masquée » par d'autres pathologies : infarctus du myocarde, angine de poitrine, pathologies du tractus gastro-intestinal.
Caractéristiques de l'ostéochondrose thoracique
Ce type de maladie est assez rare par rapport au rachis cervical et lombaire.
La raison réside dans les particularités de la structure anatomique de la région thoracique :
- c'est la plus longue (se compose de 12 vertèbres) ;
- dans cette zone, il y a une légère courbure naturelle - une cyphose physiologique, qui soulage une partie de la charge de la marche debout ;
- la zone thoracique s'articule avec les côtes et le sternum, qui remplissent les fonctions de cadre physiologique et assument la charge principale ;
- en coupe transversale, le canal rachidien de la région thoracique a les plus petites dimensions ;
- Les vertèbres thoraciques sont plus fines et plus petites, mais possèdent de longues apophyses épineuses.
En raison de ces facteurs, la zone thoracique n'est pas particulièrement mobile, donc l'ostéochondrose dans cette partie de la colonne vertébrale est rare, mais les symptômes sont assez prononcés : il s'agit d'une douleur assez forte et désagréable qui s'accompagne de pincements des nerfs rachidiens et irrite l'épaule. ceinture et organes les membres supérieurs, situés dans la cavité abdominale et la poitrine. Pour les mêmes raisons, les manifestations de la forme thoracique de l'ostéochondrose sont souvent atypiques, ce qui complique considérablement le diagnostic de la pathologie et le traitement ultérieur.
L'étroitesse du canal rachidien, la présence d'une cyphose physiologique et la taille relativement petite des vertèbres créent les conditions les plus favorables au développement des hernies discales intervertébrales. Étant donné qu'une partie importante de la charge tombe principalement sur les parties avant et latérales des corps vertébraux et des disques intervertébraux, le disque intervertébral se déplace vers l'arrière et une hernie discale, également connue sous le nom de hernie de Schmorl, se forme.
L’avant des vertèbres est soumis à plus de contraintes que l’arrière. Pour cette raison, la croissance des ostéophytes et la hernie discale se produisent très souvent en dehors de la colonne vertébrale et n’affectent pas la moelle épinière.
Stades de l'ostéochondrose thoracique
Les manifestations de l'ostéochondrose thoracique sont déterminées par des modifications des disques intervertébraux et des vertèbres, selon lesquelles on distingue quatre stades principaux de la maladie :
- Le stade I est caractérisé par une déshydratation des disques intervertébraux, leur faisant perdre leur élasticité et leur résistance tout en conservant leur capacité à résister aux charges normales. Le processus d'aplatissement du disque intervertébral commence, sa hauteur diminue et des saillies se forment. La douleur à ce stade est légère.
- Au stade II, des fissures se forment dans l'anneau fibreux et on note une instabilité de l'ensemble du segment. En se penchant et en effectuant d'autres mouvements, les sensations douloureuses deviennent plus intenses et s'intensifient.
- Un signe caractéristique du stade III est la rupture de l'anneau fibreux et le début de la formation d'une hernie discale.
- À mesure que la maladie progresse jusqu'au stade IV, les vertèbres commencent à se rapprocher en raison du manque de résistance du disque intervertébral, ce qui entraîne une spondylarthrose (troubles des articulations intervertébrales) et un spondylolisthésis (torsion ou déplacement des vertèbres). La mobilisation de forces compensatoires pour soulager la pression entraîne une croissance de la vertèbre, une augmentation de sa surface et un aplatissement. La partie affectée de l'anneau fibreux commence à être remplacée par du tissu osseux, ce qui limite considérablement les capacités motrices du département.
Degrés d'ostéochondrose thoracique
Aujourd'hui, de nombreux spécialistes utilisent un principe de classification différent, selon lequel l'évolution de l'ostéochondrose de la colonne thoracique n'est pas distinguée par des étapes, mais par des étapes avec leurs caractéristiques.
Comment se manifeste la maladie du premier degré? En règle générale, le diagnostic est posé lorsqu'un disque se rompt suite à un effort excessif ou à un mouvement brusque. Dans ce cas, une douleur aiguë apparaît soudainement dans la colonne vertébrale. Les patients le comparent au passage d’un courant électrique dans la colonne vertébrale. Cette condition s'accompagne d'une tension réflexe de tous les muscles.
Le deuxième degré d'ostéochondrose thoracique survient lorsqu'une instabilité de la colonne vertébrale se produit et que des symptômes d'un disque bombé se développent. Cette condition est très rare, survient avec des périodes d'exacerbation et de rémission ultérieure, et n'est détectée que lors d'un examen diagnostique approfondi.
Quels sont les symptômes de la maladie du troisième degré? La douleur devient constante, irradie le long du nerf endommagé et s'accompagne d'une perte partielle de sensation dans les membres supérieurs ou inférieurs, de modifications de la démarche et de maux de tête sévères. Des difficultés respiratoires et des troubles du rythme cardiaque normal sont souvent observés à ce stade.
On peut parler d'un passage au quatrième degré lorsque les symptômes de la maladie s'atténuent et que les symptômes d'instabilité vertébrale persistent (glissement, torsion des vertèbres, fixation les unes aux autres). Les ostéophytes commencent à se développer, pinçant progressivement les nerfs spinaux et comprimant la moelle épinière.
Symptômes et signes typiques
L'ostéochondrose de la région thoracique présente des signes assez caractéristiques par lesquels cette maladie peut très probablement être diagnostiquée :
- Névralgie intercostale – la douleur est souvent localisée dans une zone, après quoi elle se propage rapidement à toute la poitrine, obligeant le patient à adopter une certaine position et compliquant considérablement la respiration.
- La douleur devient nettement plus intense lorsque l’on se tourne, bouge le cou, se penche, lève les bras ou respire (inspiration-expiration).
- Les muscles du milieu et du haut du dos subissent de graves spasmes. Il est également possible de contracter les fibres musculaires des muscles abdominaux, du bas du dos et de la ceinture scapulaire, ce qui est de nature réflexe (se développe en réponse à un syndrome douloureux aigu).
- La névralgie intercostale est souvent précédée de douleurs, de raideurs et d'inconforts au niveau de la poitrine et du dos lors des mouvements. La douleur peut être très intense et durer plusieurs semaines sans se propager avant de s'atténuer progressivement.
- Tous les symptômes s'aggravent la nuit. Le matin, ils deviennent sensiblement plus mous ou s'atténuent, sont aggravés par l'hypothermie, les mouvements (surtout vibrants et brusques) et peuvent se manifester sous la forme d'une certaine raideur.
Symptômes et signes atypiques
Souvent, les symptômes de l'ostéochondrose localisée dans la région de la poitrine sont similaires à ceux d'autres maladies.
- Imitation de la douleur caractéristique des maladies cardiaques (infarctus du myocarde, angine de poitrine). Une telle douleur peut durer assez longtemps (contrairement à la cardialgie), alors que les médicaments conventionnels destinés à dilater les artères coronaires n'éliminent pas la douleur. Le cardiogramme ne montre également aucun changement.
- Au stade aigu de l'ostéochondrose thoracique, des douleurs au sternum surviennent souvent pendant une longue période (jusqu'à plusieurs semaines), ce qui rappelle les maladies des glandes mammaires. Ils peuvent être exclus par un examen réalisé par un mammologue.
- La douleur dans l'abdomen (région iliaque) est similaire à une colite ou à une gastrite. Lorsqu'elles sont localisées dans l'hypocondre droit, les cholécystites, pancréatites ou hépatites sont souvent mal diagnostiquées. Ces symptômes s'accompagnent souvent d'une perturbation du système digestif due à des dommages à son innervation. Dans de tels cas, il est nécessaire d'identifier l'ostéochondrose thoracique comme la principale maladie provoquant de telles manifestations.
- Si la partie inférieure de la poitrine est endommagée, la douleur se concentre dans la cavité abdominale, simulant des maladies intestinales, mais cela n'a aucun lien avec la qualité des aliments consommés et le régime alimentaire. L'intensité de la douleur augmente principalement avec l'activité physique.
- Les troubles du système reproducteur ou urinaire résultent également de perturbations de l’innervation des organes.
- Les lésions de la partie supérieure de la région thoracique entraînent l'apparition de symptômes tels que des douleurs dans l'œsophage et la gorge, ainsi que la sensation d'un corps étranger dans le pharynx ou la zone rétrosternale.
Les symptômes atypiques se caractérisent par une manifestation en fin d'après-midi, une absence le matin et une apparition lorsque des facteurs provoquants apparaissent.
Dorsago et dorsalgie
Les signes de l'ostéochondrose thoracique comprennent deux syndromes vertébraux :
- Dorsago ;
- Dorsalgie.
Le dorsago est une douleur soudaine et lancinante dans la région de la poitrine qui survient principalement lorsque vous vous levez après une position assise prolongée dans une position pliée. L’intensité de la douleur peut être telle que la personne a des difficultés à respirer. Dans ce cas, une tension musculaire importante et une amplitude de mouvement limitée se produisent dans deux sections : les zones cervico-thoracique et thoraco-lombaire.
La dorsalgie se caractérise par un développement progressif et imperceptible. L'intensité de la douleur est légère - elle peut parfois être décrite davantage comme une sensation de malaise que comme un syndrome douloureux. Caractéristiques principales:
- La durée peut aller jusqu'à 14 à 20 jours.
- Une exacerbation du syndrome est observée en se penchant sur le côté ou en avant ou en respirant profondément.
- avec la dorsalgie supérieure, les mouvements sont limités dans la zone cervico-thoracique, avec la dorsalgie inférieure, les mouvements sont limités dans la zone lombaire-thoracique ;
- la douleur augmente la nuit et peut disparaître complètement lors de la marche ;
- L'augmentation de la douleur est causée par une respiration profonde et un maintien prolongé dans la même position.
diagnostic
Pour confirmer le diagnostic, on procède comme suit :
- Radiographie. Avec son aide, vous pouvez identifier :
- Modifications de l'anatomie du segment endommagé ;
- épaississement du disque intervertébral;
- déformation et déplacement vertébraux;
- Différence de hauteur des disques intervertébraux.
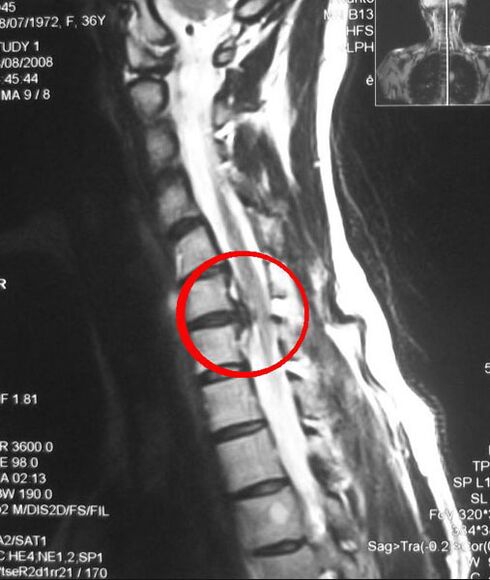
- La tomodensitométrie (TDM) et l'imagerie par résonance magnétique (IRM) sont des méthodes plus précises car elles fournissent une image couche par tranche de la zone affectée.
- L'électromyographie est réalisée pour différencier les symptômes neurologiques résultant de la compression des racines nerveuses dans l'ostéochondrose thoracique. Un examen est prescrit si les signes suivants sont présents :
- coordination altérée des mouvements;
- Mal de tête;
- Vertiges;
- Fluctuations de pression.
- Des tests de laboratoire – sont effectués pour déterminer les taux de calcium dans le sang et l’ESR (vitesse de sédimentation des érythrocytes).



























